Phó giám đốc Bệnh viện Đa Khoa Xanh Pôn Hà Nội (St Paul University Hospital)
Lịch khám
LỊCH KHÁM GS. TS TRẦN TRUNG DŨNG:
1. Tối thứ HAI và TƯ tại phòng khám Dungbacsy's Clinic (số 8 Đặng Văn Ngữ, điện thoại: 09 44 66 22 99)
2. Các buổi sáng tại TRUNG TÂM CHẤN THƯƠNG CHỈNH HÌNH VÀ Y HỌC THỂ THAO, BỆNH VIỆN VINMEC TIMECITY (458 Minh Khai, điện thoại thư ký: 0363188326 hoặc 0354189292 )
1. Tối thứ HAI và TƯ tại phòng khám Dungbacsy's Clinic (số 8 Đặng Văn Ngữ, điện thoại: 09 44 66 22 99)
2. Các buổi sáng tại TRUNG TÂM CHẤN THƯƠNG CHỈNH HÌNH VÀ Y HỌC THỂ THAO, BỆNH VIỆN VINMEC TIMECITY (458 Minh Khai, điện thoại thư ký: 0363188326 hoặc 0354189292 )
Cứng khớp háng do canxi hoá bất thường quanh khớp (24/06/2021)
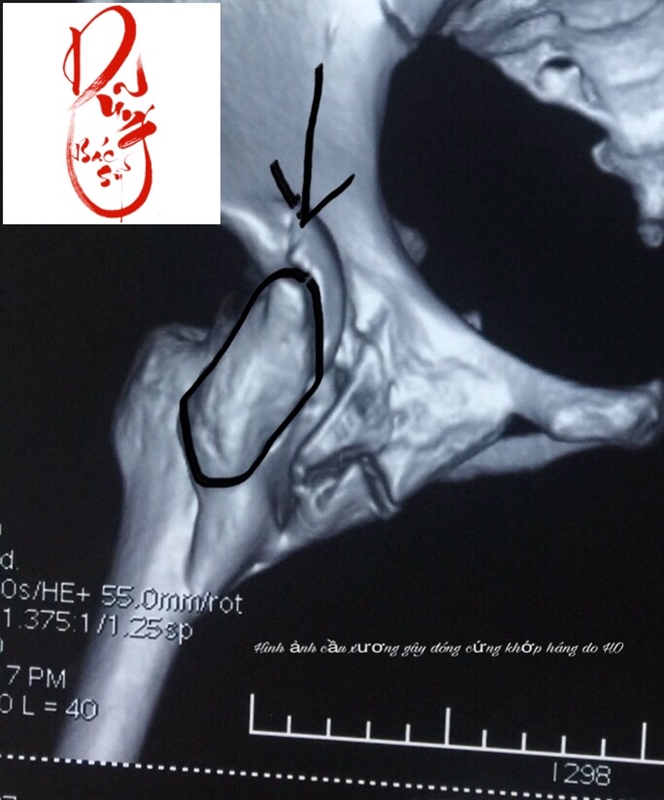
Can xi hoá bất thường (Heterotopic ossification: viết tắt là HO, tạm dịch là canxi hoá bất thường) là sự xuất hiện của cấu trúc xương ở mô mềm mà bình thường không có.HO xuất hiện thường sau các chấn thương xương khớp mô mềm, chấn thương tuỷ sống, bỏng hoặc chấn thương sọ não. Sự xuất hiện HO làm hạn chế vận động thậm chí gây mất vận động khớp do tạo thành các cầu xương nối giữa 2 xương tạo nên khớp. Tần suất gặp bệnh nhân HO với các bác sỹ chấn thương chỉnh hình không nhiều, thường ở giai đoạn muộn khi khớp bị đóng cứng và nhu cầu giải phóng khớp để cải thiện chức năng cuộc sống. Nhân 1 trường hợp cầu xương hình thành nối giữa xương chậu và xương đùi gây cứng khớp háng được phẫu thuật thành công, xin giới thiệu sơ lược một số nét chính liên quan đến tổn thương này. Trân trọng !
Tạm dịch HO là canxi hoá bất thường vì thực chất HO mô tả sự hình thành cấu trúc xương ở vị trí bất thường, thường là trong mô mềm. HO được phân thành 3 nhóm tổn thương:
- Viêm cơ canxi hoá tiến triển (Myositis ossificans progressiva hay fibrodysplasia ossificans progressiva): thường được cho rằng có liên quan đến rối loạn gen với tỷ lệ 1-2/1.000.000, tổn thương thường liên quan viêm phù nề mô mềm sau đó tiến triển đến HO
- Viêm cơ canxi hoá sau chấn thương (traumatic myositis ossificans): tổn thương xuất hiện do sang chấn mô mềm, cơ đụng dập chảy máu và sau đó hình thành canxi hoá
- HO sau sang chấn thần kinh (neurogenic heterotopic ossification): thường xuất hiện sau các sang chấn thần kinh như hôn mê sau chấn thương sọ não, chấn thương tuỷ,... và được cho rằng cơ chế hình thành xương ở vị trí bất thường được giải phóng. Hình thái tổn thương này là nội dung chính đc mô tả về cơ chế, đặc điểm tổn thương và điều trị trong bài viết này.
Năm 1918, Dejerine và Ceilier lần đầu tiên mô tả tình trạng HO ở bệnh nhân bị chấn thương tuỷ sống và ngày nay HO được thừa nhận rộng rãi như 1 hậu quả có thể xảy ra của chấn thương tuỷ sống. Ngoài chấn thương tuỷ sống, HO cũng có thể gặp trong 1 số thương tổn khác như chấn thương sọ não, viêm màng não, bại liệt, uốn ván,... cũng như bỏng.
Tỷ lệ HO sau chấn thương tuỷ sống khá thay đổi tuỳ theo nghiên cứu từ 3,4% đến 47%. Tỷ lệ xuất hiện HO gặp cao nhất ở khoảng tuần 4-12 sau chấn thương nhưng cũng có thể đến 5 tháng sau chấn thương.
Năm 1954, Irving và LeBrum mô tả trường hợp đầu tiên bị HO ở bệnh nhân liệt nửa người. Sau đó nhiều báo cáo về các ca bệnh HO ở bệnh nhân chấn thương sọ não được thông báo và tỷ lệ HO sau chấn thương sọ não kín cũng được ước chừng rất dao động từ 11-76%.
Mặc dù căn nguyên và cơ chế bệnh sinh chưa được hiểu rõ tuy nhiên, một số yếu tố được cho là có vai trò quan trọng trong việc hình thành HO:
- Yếu tố chấn thương đóng vai trò quan trọng và khởi phát. Trong các nghiên cứu trên thực nghiệm tạo hình thành HO thì thấy rằng có 2 yếu tố đóng vai trò quan trọng liên quan đến sự hình thành HO đó là: tổn thương cơ tại chỗ và sự xuất hiện của yếu tố BMPs (bone morphogenic proteins). Và cơ chế giải thích sự hình thành HO là: các tế bào gốc trung mô có sẵn trong tổ chức cơ, gọi là tế bào vệ tinh dưới tác dụng của BMPs sẽ chuyển dạng thành tạo cốt bào và quá trình hình thành HO bắt đầu. Các nghiên cứu cũng ghi nhận có sự tăng cao lượng AlkP (Alkalinephosphate) và vai trò của AlkP là loại bỏ các yếu tố ức chế sự khoáng hoá do đó làm cho quá trình HO diễn ra dễ dàng.
Quá trình hình thành HO có thể bắt đầu với sự xuất hiện của nguyên bào xơ, mô liên kết non, chất nền và collagen. Khoảng 7-14 ngày ghi nhận sự xuất hiện của các tạo cốt bào hình thành nên các đảo xương. Quá trình khoáng hoá diễn ra với sự thay thế canxium photphat vô định hình bởi các tinh thể hydroxyapatit. Khoảng 6 tháng, cấu trúc xương hoàn chỉnh và khoảng 30 tháng cấu trúc của HO tương tự xương người trưởng thành.
Về mặt giải phẫu, HO nằm hoàn toàn ngoài khớp nhưng cũng có thể dính vào bao khớp. HO cũng có thể dính với các xương lân cận và do đó có thể gây hạn chế vận động hoặc mất vận động của khớp nếu như HO tạo thành cầu xương dính chặt vào 2 xương lân cận. Tỷ lệ hạn chế vận động khớp do HO chiếm khoảng 10-35% các bệnh nhân và khoảng 3% bệnh nhân mất hoàn toàn vận động khớp do hình thành cầu xương
HO có thể gặp ở nhiều khớp nhưng tần suất gặp ở khớp háng là nhiều nhất.
Về mặt lâm sàng, tổn thương HO thường gặp cùng bên tổn thương chấn thương sọ não hoặc tuỷ sống, các yếu tố lâm sàng khác làm tăng nguy cơ như bệnh nhân thở máy lâu, có tình trạng co cứng cơ,...
Vật lý trị liệu và thuốc điều trị ở giai đoạn sớm khi chưa có hạn chế biên độ khớp nhiều, 1 trong những thuốc có hiệu quả trong điều trị là Indometacin, ngoài ra có thể là các thuốc biphophonat hoặc các thuốc ức chế tạo xương. Tia xạ cũng được đặt ra như là 1 phương pháp điều trị.
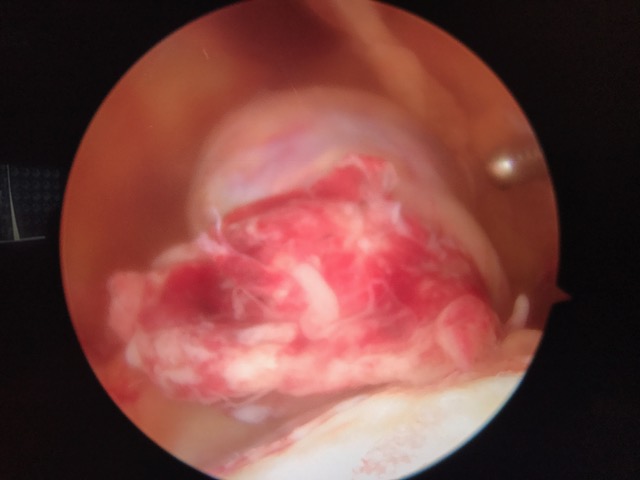
Khi HO gây hạn chế vận động khớp và nhất là mất vận động khớp do hình thành cầu can thì chỉ định phẫu thuật là cần thiết tuy nhiên phải đảm bảo là cầu xương đã phát triển ổn định vì nếu cầu xương chưa ổn định thì tỷ lệ tái phát ở mức gần 100%. Do tình trạng tăng sinh mạch nên nguy cơ chảy máu là rất cao; nguy cơ nhiễm trùng cũng là 1 vấn đề, bên cạnh đó có thể là các nguy cơ tổn thương thần kinh do vị trí giải phẫu rất sát.Việc phẫu thuật có khá nhiều các nguy cơ như vậy do đó phương án phẫu thuật cần được tính toán kỹ lưỡng để đảm bảo hiệu quả và an toàn nhất cho bệnh nhân.
Giới thiệu ca lâm sàng:
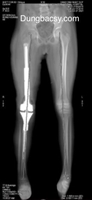
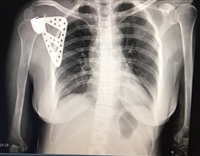
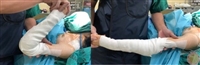
Bệnh nhân nữ, 30 tuổi. Cách thời điểm thăm khám khoảng hơn 1 năm, bệnh nhân điều trị viêm não màng não và phải thở máy khoẳng 6 tuần. Xuất hiện hạn chế vận động khớp háng tăng dần sau khi hồi tỉnh. Mặc dù điều trị lý liệu pháp khá tích cực nhưng tình trạng hạn chế vận động khớp háng tăng dần và mất hoàn toàn khả năng vận động khớp háng vào khoảng tháng thứ 4-5 sau khi điều trị. Tại thời điểm thăm khám, biên độ khớp háng mất hoàn toàn, phim cắt lớp vi tính và cộng hưởng từcho thấy có canxi hoá bất thường quanh khớp háng khu vực phía trong với nhiều khối canxi trong đó có hình thành 1 cầu can lớn nhất liên kết giữa xương đùi và xương chậu gây đóng cứng khớp háng. Bệnh nhân được thực hiện phẫu thuật cắt bỏ cầu can để phục hồi vận động khớp háng. Ngay sau phẫu thuật, biên độ vận động gấp háng đạt trên 90 độ, duỗi háng hoàn toàn, dạng khép khớp háng tương đối bình thường. Bệnh nhân được duy trì tập phục hồi chức năng tích cực. Tại thời điểm khám lại 6 tháng, bệnh nhân đã có thể ngồi khoanh chân và ngồi xổm gần bình thường như hình dưới đây.
Đường link video: https://www.youtube.com/watch?v=9qgggcJL0Ss
Giới thiệu ca lâm sàng:
Bệnh nhân nữ, 30 tuổi. Cách thời điểm thăm khám khoảng hơn 1 năm, bệnh nhân điều trị viêm não màng não và phải thở máy khoẳng 6 tuần. Xuất hiện hạn chế vận động khớp háng tăng dần sau khi hồi tỉnh. Mặc dù điều trị lý liệu pháp khá tích cực nhưng tình trạng hạn chế vận động khớp háng tăng dần và mất hoàn toàn khả năng vận động khớp háng vào khoảng tháng thứ 4-5 sau khi điều trị. Tại thời điểm thăm khám, biên độ khớp háng mất hoàn toàn, phim cắt lớp vi tính và cộng hưởng từcho thấy có canxi hoá bất thường quanh khớp háng khu vực phía trong với nhiều khối canxi trong đó có hình thành 1 cầu can lớn nhất liên kết giữa xương đùi và xương chậu gây đóng cứng khớp háng. Bệnh nhân được thực hiện phẫu thuật cắt bỏ cầu can để phục hồi vận động khớp háng. Ngay sau phẫu thuật, biên độ vận động gấp háng đạt trên 90 độ, duỗi háng hoàn toàn, dạng khép khớp háng tương đối bình thường. Bệnh nhân được duy trì tập phục hồi chức năng tích cực. Tại thời điểm khám lại 6 tháng, bệnh nhân đã có thể ngồi khoanh chân và ngồi xổm gần bình thường như hình dưới đây.
Đường link video: https://www.youtube.com/watch?v=9qgggcJL0Ss

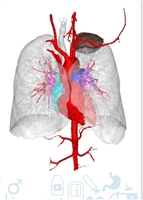
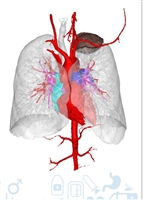
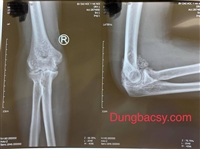
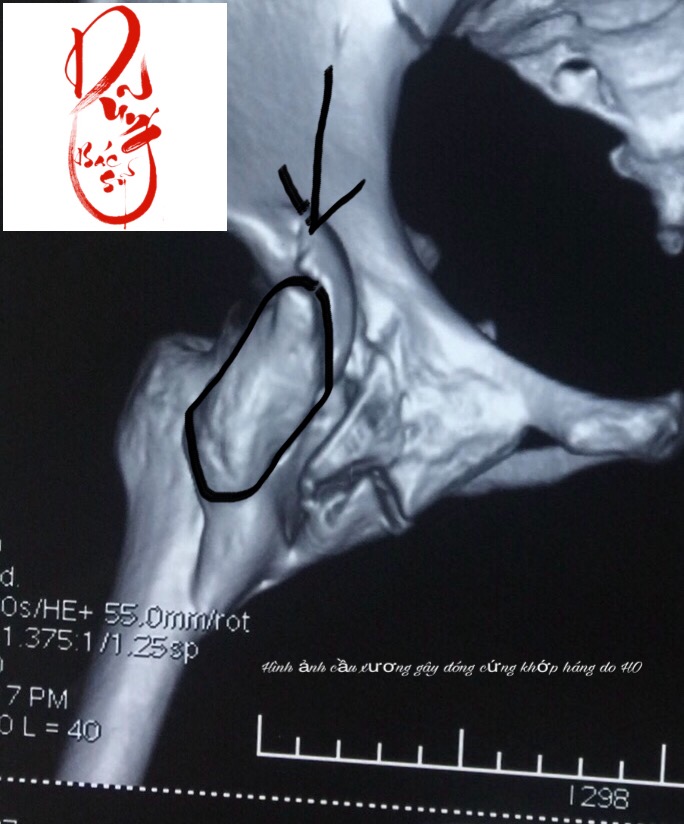
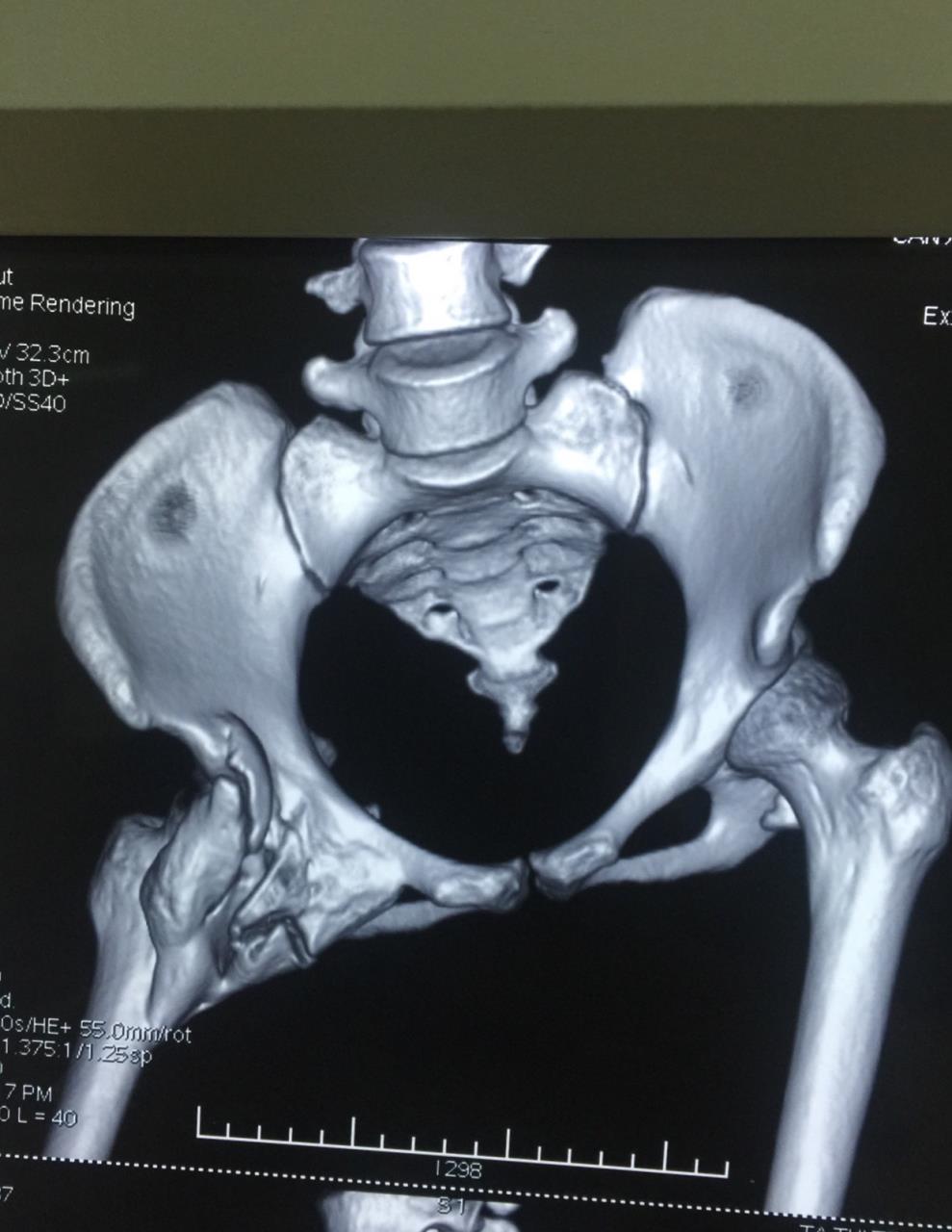
Hình ảnh cầu xương khớp háng trên phim chụp cắt lớp vi tính dựng hình
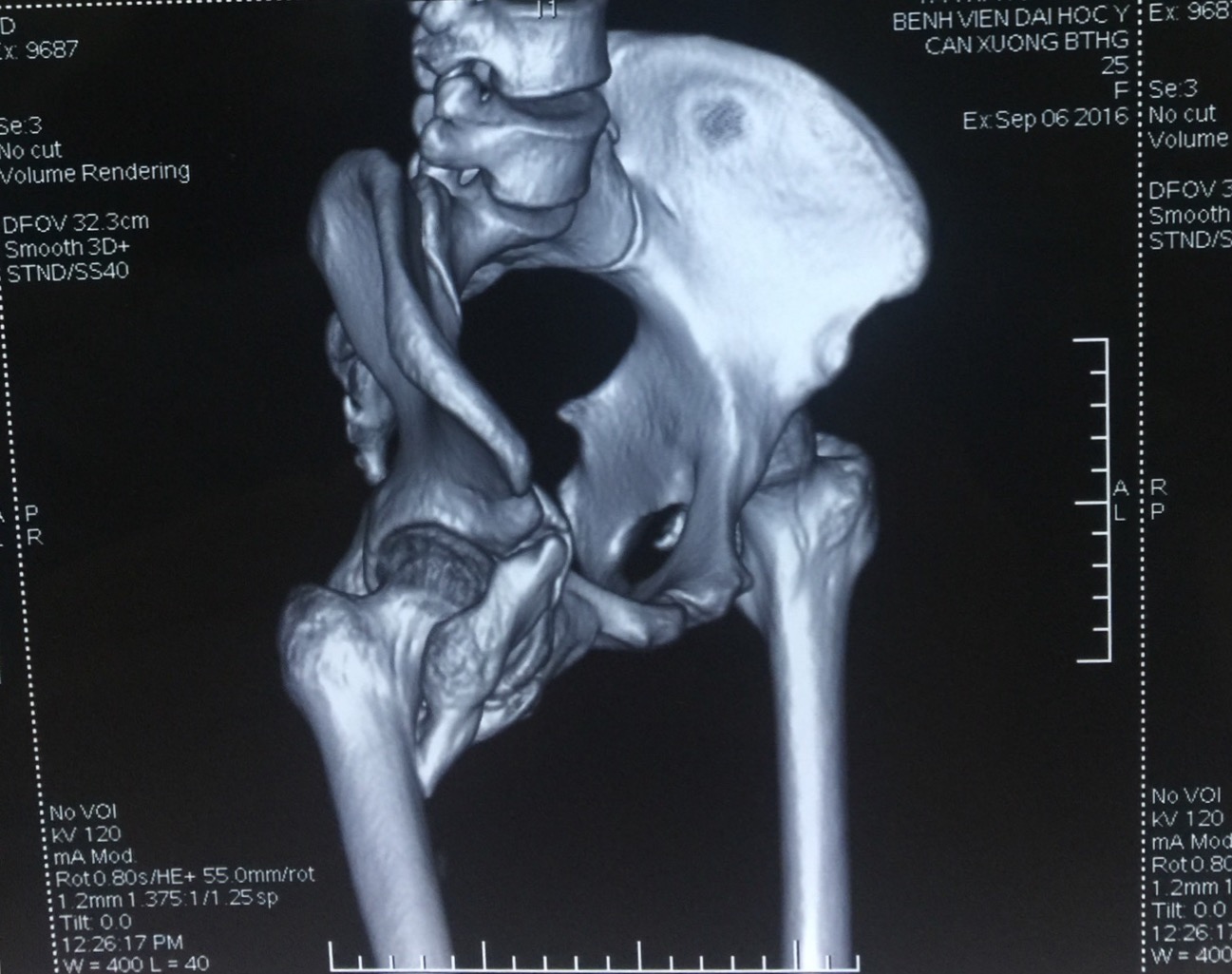
Hình ảnh cầu xương khớp háng trên phim chụp cắt lớp vi tính dựng hình
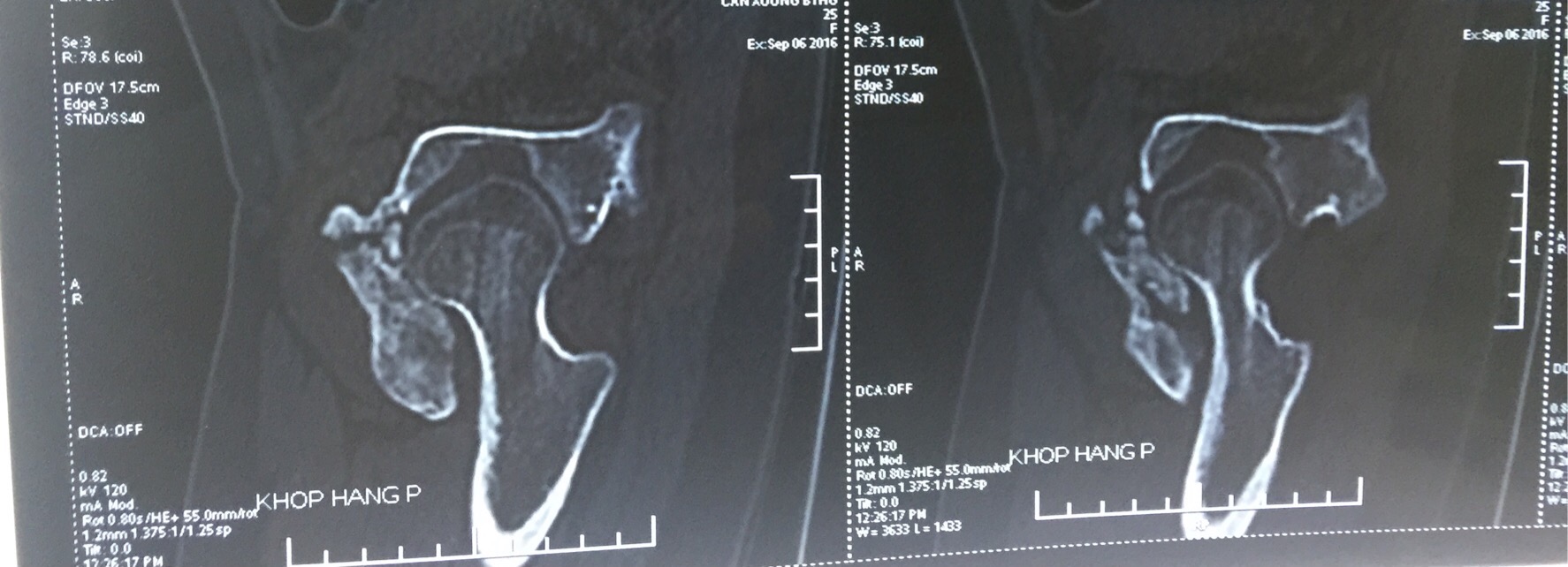
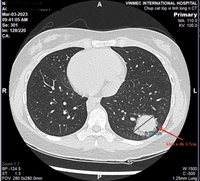
Hình ảnh cầu xương khớp háng trên phim cắt lớp vi tính
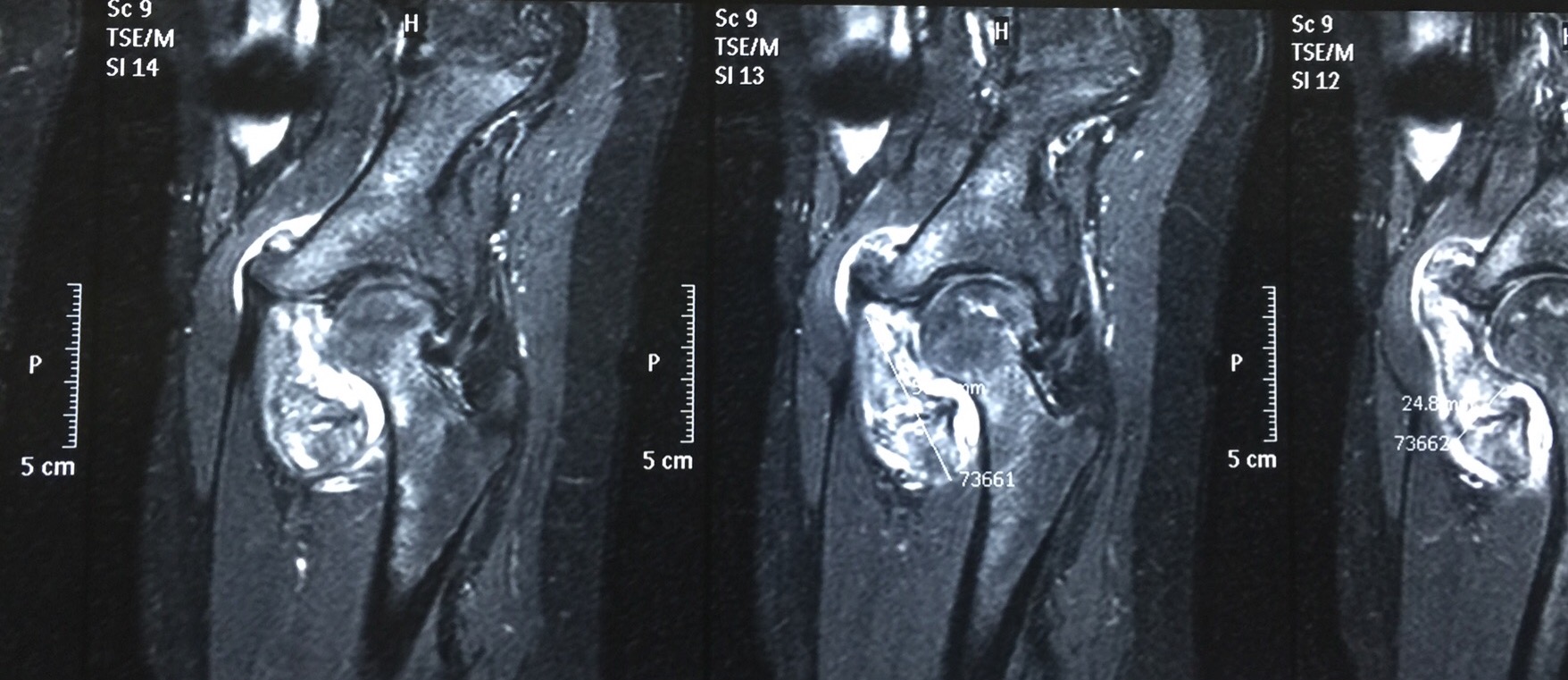
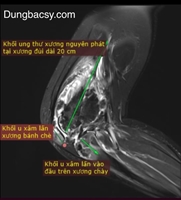
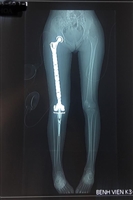
Hình ảnh cầu xương trên phim chụp cộng hưởng từ khớp háng
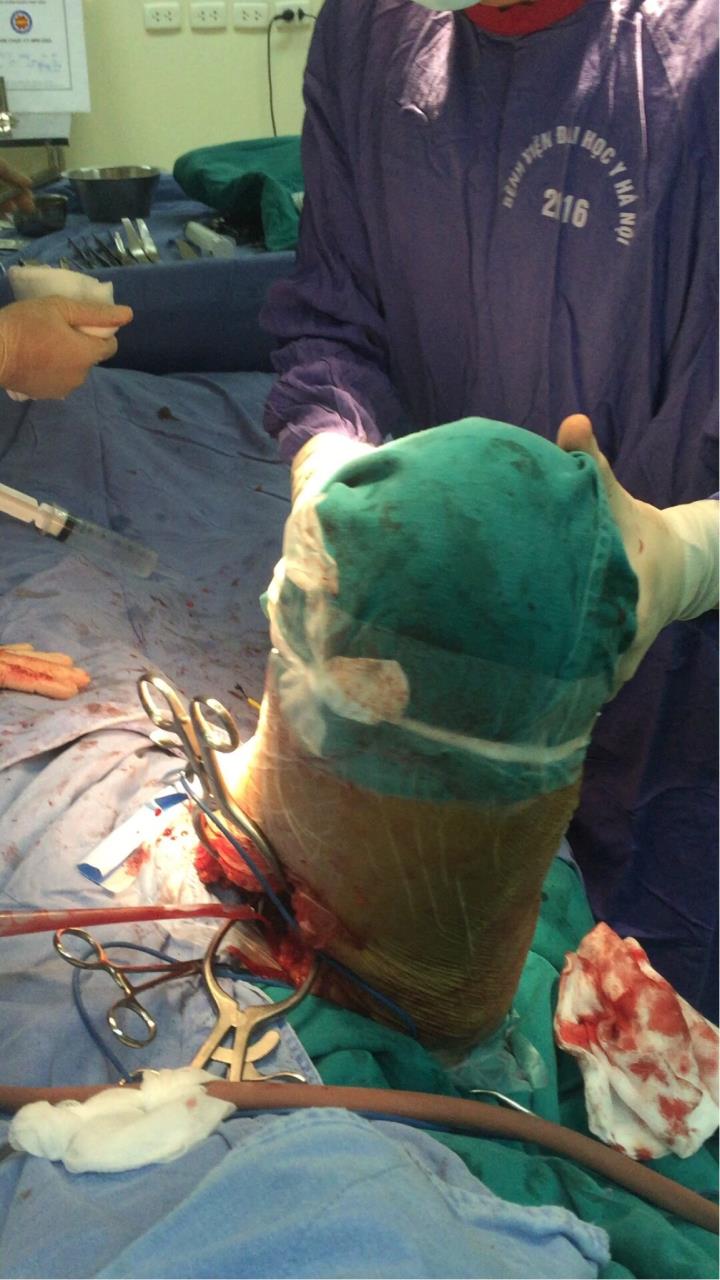
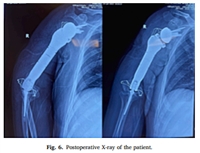
Hình ảnh gấp khớp háng ngay sau khi giải phóng cầu xương

Hình ảnh duỗi khớp háng sau khi giải phóng cầu can xương
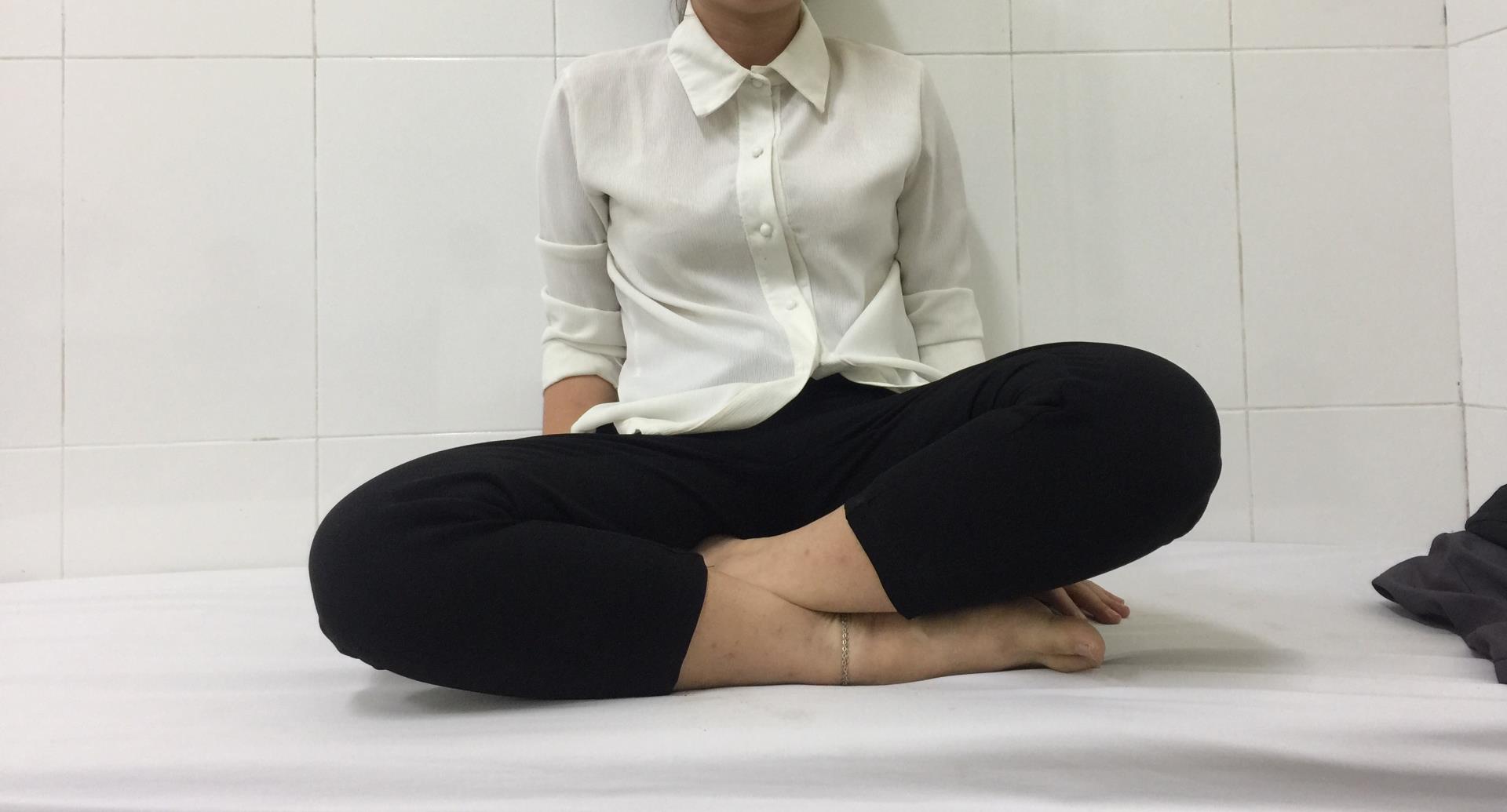
Bệnh nhân có thể ngồi khoanh chân gần bình thường


Hình ảnh cầu xương khớp háng trên phim chụp cắt lớp vi tính dựng hình

Hình ảnh cầu xương khớp háng trên phim cắt lớp vi tính

Hình ảnh cầu xương trên phim chụp cộng hưởng từ khớp háng
Hình ảnh gấp khớp háng ngay sau khi giải phóng cầu xương
Hình ảnh duỗi khớp háng sau khi giải phóng cầu can xương

Bệnh nhân có thể ngồi khoanh chân gần bình thường

Bệnh nhân có thể ngồi xổm gần bình thường
PGS. TS Trần Trung Dũng (tổng hợp)

2014 © Copyright - dungbacsy - Designed by webvietnam.vn